Wróć do poprzedniej strony
Wróć do poprzedniej strony
Dyslipidemia – jak leczyć
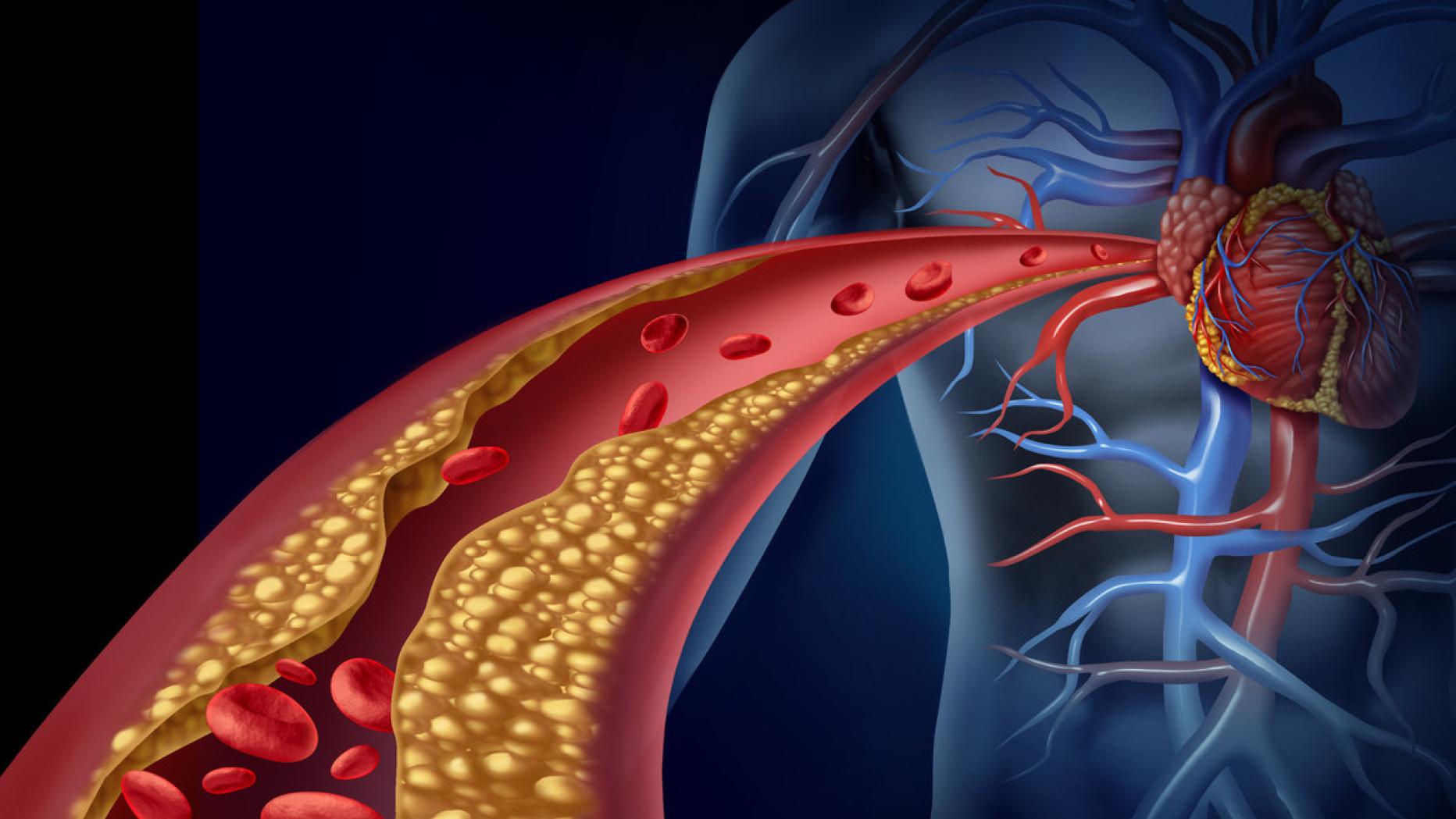
Dyslipidemia jest chorobą zaburzającą gospodarkę lipidową. Dyslipidemia obejmuje wiele rodzajów zaburzeń, między innymi: nieprawidłowości w ilości czy w budowie poszczególnych lipidów. Wiąże się to bezpośrednio ze wzrostem ryzyka zachorowalności na choroby sercowo-naczyniowe, miażdżycę, niedokrwienność serca, niedokrwienność kończyn dolnych czy udar mózgu.
Dyslipidemia - jak leczyć?
Dyslipidemia może być leczona zarówno farmakologicznie, jak i niefarmakologicznie. W zależności od indywidualnego przypadku pacjenta, lekarz dobierze najskuteczniejszy sposób leczenia.
Żywność i Suplementy do leczenia dyslipidemii
-
Czerwony Ryż Drożdżowy
Czerwony Ryż Drożdżowy (ang. Red Yeast Rice, RYR) powstaje w wyniku procesu fermentacji ryżu z drożdżami Monascus purpureus. RYR zawiera monakolinę K (zwaną również lowastatyną) oraz osiem innych monakolin, jak również sterole, izoflawony i jednonienasycone kwasy tłuszczowe. Różnorodność wspomnianych substancji może wyjaśniać, dlaczego RYR jest skuteczniejszy w obniżaniu cholesterolu, niż można by się tego spodziewać wyłącznie po relatywnie małej ilości zawieranej lowastatyny (różne produkty mogą się drastycznie różnić pod względem ilości zawieranej monakoliny).
W oparciu o dane uzyskane z metaanalizy randomizowanych kontrolowanych badań klinicznych działania RYR, produkt ten może podwyższyć poziom HDL-C o 15- 22% i obniżyć poziomy LDL-C oraz trójglicerydów (TG) odpowiednio o 27-32% i 27-38% (Liu, 2006).
Czerwony ryż drożdżowy jest często stosowany przez pacjentów, którzy nie tolerują innych statyn. Badanie przeprowadzone na Uniwersytecie w Pensylwanii porównało działanie 2400 mg Czerwonego Ryżu Drożdżowego i 20 mg prawastatyny podawanych dwa razy dziennie przez 12 tygodni 43 pacjentom z nietolerancją statyn. Uzyskane wyniki wykazały, że częstość odstawienia leków z powodu bólu mięśni wynosiła 5% (1 z 21) w grupie z Czerwonego Ryżu Drożdżowego i 9% (2 z 22) w grupie prawastatyny (p = 0,99).
Nasilenie bólu i siła mięśni były porównywalne w obu testowanych grupach. W wyniku terapii poziom LDL-C spadł o 30% w grupie z RYR i o 27% w grupie prawastatyny (Halbert et al, 2010). Podobne wyniki uzyskano w innym badaniu oceniającym wpływ 1800 mg Czerwonego Ryżu Drożdżowego podawanego dwa razy na dobę w porównaniu do placebo na pacjentów z dyslipidemią, którzy przerwali leczenie statynami z powodu bólu mięśni. Pacjenci stosujący czerwony ryż drożdżowy dobrze tolerowali terapię i osiągnęli redukcję LDL-C o 43 mg/dl do 12 tygodnia, w porównaniu z 11 mg/dl w grupie otrzymującej placebo (Becker, 2009).
Dane o wynikach
W przeciwieństwie do statyn przepisywanych na receptę, dane dotyczące działania Czerwonego Ryżu Drożdżowego są dość ograniczone. Badanie przeprowadzone w Chinach wykazało, że stosowanie Czerwonego Ryżu Drożdżowego zmniejszyło ilość występujących zawałów mięśnia sercowego (tak tych niezakończonych zgonem jak i śmiertelnych) oraz ograniczyło potrzebę przeprowadzania rewaskularyzacji u pacjentów z już przebytym zawałem serca (Li, 2009). Dodatkowo, czerwony ryż drożdżowy stosowany w tym badaniu, zmniejszył poziom LDL-C o 20% i zwiększył HDL-C o 4%.
Dawkowanie
Pomimo tego, że w badaniach klinicznych stosowano dawki Czerwonego Ryżu Drożdżowego wynoszące 2400 mg, podawane dwa razy dziennie, zalecenia wskazują na przyjmowanie o połowę mniejszej tzn. 1200 mg, dwa razy dziennie, przed posiłkiem. Najczęściej zgłaszanymi skutkami ubocznymi związanymi ze stosowaniem Czerwonego Ryżu Drożdżowego są bóle głowy i dyskomfort żołądkowo-jelitowy.
Po 8 tygodniach od rozpoczęcia stosowania Czerwonego Ryżu Drożdżowego należy sprawdzić profil lipidowy oraz enzymy wątrobowe w celu określenia skuteczności terapii oraz ewentualnego wykluczenia jakichkolwiek istotnych nieprawidłowości podobnie jak w przypadku leczenia statynami. Czerwony ryż drożdżowy nie powinien być stosowany w połączeniu ze statynami. Podczas stosowania Czerwonego Ryżu Drożdżowego często jest zalecana dodatkowa suplementacja CoQlO (koenzym Q10) analogicznie jak podczas terapii statynami.
Suplementy a Leki
Czerwony ryż drożdżowy naturalnie zawiera jedynie śladowe ilości monakoliny K, jednak istnieją szeroko rozpowszechnione dowody na to, że wiele produktów Czerwonego Ryżu Drożdżowego zawiera poziomy monakolin, które nie mogłyby być uzyskane bez dodatkowego “wzbogacenia”. Zafałszowane produkty nie są suplementami diety, a niezatwierdzonymi lekami. Dodatkowe informacje możesz znaleźć w amerykańskim Narodowym Centrum Medycyny Komplementarnej i Alternatywnej (ang. National Center for Complementary and Alternative Medicine) (NCCAM, 2014).
- Niektóre produkty z czerwonego ryżu drożdżowego zawierają znaczne ilości monakoliny K, która jest chemicznie identyczna ze składnikiem aktywnym leku obniżającego cholesterol, lowastatyną. Te produkty mogą obniżać poziom cholesterolu we krwi jak również mogą wywoływać takie same skutki uboczne oraz reagować z lekami jak lowastatyna.
- Inne produkty z Czerwonego Ryżu Drożdżowego zawierają niewiele albo nie zawierają wcale monakoliny K. Nie jest obecnie wiadomo czy te produkty mają jakikolwiek wpływ na poziom cholesterolu we krwi.
- Konsumenci nie mają możliwości dowiedzenia się, ile monakoliny K jest obecne w większości produktów z Czerwonego Ryżu Drożdżowego. Etykiety tych produktów zwykle ograniczają informacje do ilości czerwonego ryżu drożdżowego a nie samej monakoliny K.
- Amerykańska Agencja ds. Żywności i Leków (ang. U.S. Food and Drug Administration, FDA) ustaliła, że produkty z czerwonego ryżu drożdżowego, które zawierają więcej niż śladowe ilości monakoliny K, są niezatwierdzonymi lekami i nie mogą być legalnie sprzedawane jako suplementy diety.
Niektóre produkty z czerwonego ryżu drożdżowego zawierają zanieczyszczenie zwane cytryniną, które może powodować niewydolność nerek.
-
Fitosterole
Fitosterole to cząsteczki podobne do cholesterolu znajdujące się w roślinach i olejach roślinnych. Ze względu na podobieństwo strukturalne, po spożyciu ograniczają wchłanianie cholesterolu z jelit. W ciągu ostatnich dziesięcioleci do różnych produktów spożywczych dodawano oczyszczone sterole roślinne lub stanole, aby uzyskać żywność o niezwykłej aktywności obniżającej poziom cholesterolu (Marangoni, 2010).
Amerykańska Agencja ds. Żywności i Leków wydała następujące oświadczenie dotyczące fitosteroli: “Żywność zawierająca co najmniej 0,4 grama steroli roślinnych na porcję, spożywana dwa razy dziennie z posiłkami przy dziennym spożyciu co najmniej 0,8 grama, jako część diety ubogiej w tłuszcze nasycone i cholesterol, może zmniejszyć ryzyko chorób serca”.
Dawka od 1,6 do 2 gramów fitosteroli spożywanych dziennie, podzielona na 2 posiłki, może spowodować spadek LDL-C o 9-20%. Fitosterole nie mają wpływu na HDL ani trójglicerydy. Fitosterole do 3g dziennie są bezpiecznymi i skutecznymi środkami obniżającymi poziom cholesterolu.
Ponieważ fitosterole działają addytywnie ze statynami na poziom cholesterolu LDL, można je skutecznie łączyć w przypadku terapii pacjentów wymagających znacznego obniżenia tego steroidu w osoczu.
Panel Konsensusu Europejskiego Towarzystwa Miażdżycy ds. Fitosteroli (ang. The European Atherosclerosis Society Consensus Panel on Phytosterols) krytycznie ocenił dowody dotyczące korzyści i ryzyka związanego z żywnością funkcjonalną z dodanymi sterolami lub stanolami roślinnymi jako elementów zdrowego stylu życia i podejścia obniżającego poziom LDL-C w osoczu (Gylling, 2014).
Wyniki tej analizy przedstawiły następujące wnioski: “W oparciu o obniżenie poziomu LDL-C i brak niekorzystnych sygnałów, panel doszedł do wniosku, że można rozważyć żywność funkcjonalną zawierającą sterole/stanole roślinne:
- U osób z wysokim poziomem cholesterolu przy pośrednim lub niskim globalnym ryzyku sercowo-naczyniowym, które nie kwalifikują się do farmakoterapii
- Jako uzupełnienie terapii farmakologicznej u pacjentów wysokiego i bardzo wysokiego ryzyka, którzy nie osiągają docelowych poziomów LDL-C stosując statyny lub nie tolerują statyn
- U dorosłych i dzieci (>6 lat) z rodzinną hipercholesterolemią, zgodnie z aktualnymi wytycznymi”.
-
Guggul
Guggul (Commiphora mukul) był wykorzystywany w medycynie ajurwedyjskiej do leczenia stanów zapalnych i otyłości od co najmniej dwóch tysiącleci. Chociaż guggul jest popularnym suplementem diety wpływającym na obniżenie poziomu cholesterolu, dane dotyczące jego skuteczności są mieszane. Podczas gdy kilka nie randomizowanych badań wykazało, że guggul obniżył poziom LDL i triglicerydów (Singh, 1994), pierwsze badanie kliniczne poza Indiami nie potwierdziło tych wyników.
Podczas tego randomizowanego badania klinicznego z podwójnie ślepą próbą i kontrolowanym placebo wykonanego z udziałem pacjentów z umiarkowaną hipercholesterolemią, ani zwykłe, ani wysokie dawki standaryzowanego ekstraktu guggul nie poprawiały poziomu lipidów (Szapary, 2003).
-
Błonnik
Rozpuszczalny błonnik ma udowodnione działanie w redukowaniu poziomu cholesterolu całkowitego i LDL, obniżaniu ciśnienia krwi, kontroli wagi oraz poprawy insulinooporności i działania czynników krzepnięcia (Anderson & Hanna, 1999). Prospektywne badania epidemiologiczne wykazały korzystny wpływ błonnika. Według analiz przeprowadzonych przez brytyjskie NHS (ang. National Health Service) wzrost całkowitego spożycia błonnika o 10 g/dzień wiązał się ze znaczącym spadkiem ryzyka choroby niedokrwiennej serca (RR: 0,81, 95% CI, 0,66-0,99) (Wolk, 19991).
Ze względu na przytłaczające dowody na to, że diety bogate w błonnik zapobiegają wielu zagrożeniom związanym z chorobami układu krążenia, amerykański panel ATP III zaleca dietę zawierającą 5-10 gramów błonnika rozpuszczalnego.
Dobrymi źródłami rozpuszczalnego błonnika są otręby owsiane, babka płesznik, guma guar i pektyna.
-
Liść Karczocha
Wykazano, że ekstrakt z liści karczocha (Cynara scolymus) wywołuje różne efekty farmakologiczne takie jak hamowanie biosyntezy cholesterolu i utleniania LDL oraz poprawia funkcję śródbłonka (Lupattelli, 2004). Ekstrakty z liści karczocha są popularnymi suplementami diety obniżającymi poziom cholesterolu. Niedawny przeglądzie zrealizowanym przez Cochrane oceniono trzy randomizowane, kontrolowane badania kliniczne (N=262) i stwierdzono, że „istnieją przesłanki, że ekstrakt z liści karczocha ma potencjał obniżania poziomu cholesterolu, jednak dowody nie są jeszcze przekonujące” (Wider, 2013).
Dzienna dawka ekstraktu z liści karczocha standaryzowana na 5-8% kwas cynarynowy lub kawoilochinowy wynosi 1200-1500 mg, przyjmowana w dawkach podzielonych. Karczoch jest dobrze tolerowany.
-
Herbata
Spożywanie zielonej herbaty wiąże się ze zmniejszeniem częstości występowania chorób układu sercowo-naczyniowego. Jedno z przeprowadzonych badań wykazało, że skoncentrowane katechiny z zielonej herbaty (500 mg lub równowartość 6-7 filiżanek zielonej herbaty dziennie) podawane 10 mężczyznom i 30 kobietom wpłynęły na obniżenie poziomu utlenionego LDL w osoczu (Inam, 2007). Korzystne właściwości herbaty na układ sercowo-naczyniowy mogą wynikać właśnie z jej zdolności do zapobiegania utleniania LDL-C.
-
Czosnek
Czosnek może zapobiegać przed rozwojem chorób układu krążenia i leczyć je poprzez swój wpływ na lipidy (Knox i Gaster, 2007). Niemiecka Komisja E zatwierdziła stosowanie czosnku w przypadkach hiperlipidemii. Metaanaliza 13 randomizowanych, podwójnie ślepych badań z kontrolowanym placebo wykazała, że czosnek wykazywał lepsze właściwości od placebo w obniżaniu poziomu cholesterolu, niemniej jednak spadek ten był niewielki i miał wątpliwe korzyści kliniczne (Stevinson, 2000).
Z drugiej strony, prace zawierające bardziej aktualne dane wskazują na to, że czosnek ma zdolność obniżania poziomu lipidów w osoczu oraz posiada właściwości przeciwzakrzepowe i przeciwutleniające in vitro (Gorinstein. 2007). Czosnek był wykorzystywany przez zielarzy nie tylko do leczenia hiperlipidemii, lecz również nadciśnienia, czego skuteczność została wykazana w kolejnej metaanalizie (Silagy & Neil, 1994).
-
Orzechy
Trzy duże prospektywne badania kohortowe wykazały odwrotną zależność między spożyciem orzechów a występowaniem chorób układu krążenia (Hu, 1998; Fraser, 1992). W badaniu przeprowadzonym przez NHS kobiety, które spożywały więcej niż 5 uncji orzechów tygodniowo, miały znacznie mniejsze ryzyko wystąpienia choroby niedokrwiennej serca (wliczając w to przypadki zakończone zgonem chorego) niż kobiety, które spożywały mniej niż jedną uncję miesięcznie (RR: 0,65, 95% CI 0,47-0,89) (Hu, 1998).
Chociaż spożywanie orzechów poprawia poziom lipidów w surowicy, wyłączna poprawa tego parametru nie może dostatecznie wpłynąć na zmniejszone ryzyko wystąpienia choroby niedokrwiennej serca o 40-50% (co pokazują dane epidemiologiczne). Inne korzystne składniki odżywcze zawarte w orzechach, takie jak arginina, magnez, kwas foliowy, sterole roślinne i rozpuszczalny błonnik wraz z kwasami tłuszczowymi omega-3 i witaminą E również odgrywają korzystną rolę (Vogel, 2005). Ważne jest, aby pacjenci zrozumieli, że orzechy są wartościowym i wysokokalorycznym pożywieniem, a pojedyncza porcja powinna wynosić jedną uncję, czyli około 28 gramów.
-
Alkohol
Badania wykazały, że umiarkowane spożycie od jednego do dwóch drinków dziennie jest związane ze zmniejszoną częstością występowania zawału mięśnia sercowego, udaru niedokrwiennego, choroby naczyń obwodowych oraz zgonów związanych z powyższymi (Vogel, 2005). Postulowanym mechanizmem odpowiedzialnym za powyższe efekty, jest wzrost poziomu HDL po spożywaniu alkoholu, co zostało potwierdzone przez dane epidemiologiczne.
Chociaż umiarkowane spożycie alkoholu nie zwiększa zachorowalności, większa konsumpcja stanowi poważne zagrożenie i może skutkować kardiomiopatią, nadciśnieniem, udarem krwotocznym, zaburzeniami rytmu serca i nagłym zgonem. Z powyższych powodów ryzyko i korzyści płynące ze spożywania alkoholu należy indywidualnie omówić z pacjentem.
-
Olej rybny
Kwasy tłuszczowe omega-3 mają różnorodny wpływ na redukcję ryzyka wystąpienia chorób układu krwionośnego na przykład poprzez redukowanie poziomu trójglicerydów. Kwasy tłuszczowe omega-3 zmniejszają syntezę i wydzielanie cząstek VLDL oraz zwiększają usuwanie trójglicerydów z VLDL i chylomikronów poprzez zwiększenie aktywności enzymów, takich jak lipaza lipoproteinowa (Bays HE i wsp., 2008).
Stosowanie kwasów tłuszczowych Omega-3 można bezpiecznie łączyć z terapiami wykorzystującymi statyny. Randomizowane, podwójnie ślepe badanie z kontrolowanym placebo wykazało znaczny wzrost poziomu HDL-C o 3,4% i spadek poziomu HDL-C o 9,0% w sytuacji, w której badany olej rybny stosowany w dawce 4 g/dzień występował w połączeniu z simwastatyną w porównaniu do grupy traktowanej samą simwastatyną (Davidson, 2007). Zalecana dawka oleju rybnego wynosi od 1 do 4 gramów dziennie. Wydawany na receptę lek o nazwie Lovaza został zatwierdzony do stosowania u pacjentów ze stężeniem triglicerydów > 500 mg/dl.
Ćwiczenia fizyczne
Nie ma wątpliwości, że ćwiczenia fizyczne zmniejszają ryzyko występowania chorób sercowo-naczyniowych, nowotworów, depresji i lęku, ale czy mogą pomóc w leczeniu hiperlipidemii? Istnieją dane wskazujące, że trening fizyczny zmniejsza liczbę przypadków choroby wieńcowej i obniża śmiertelność, jednakże dane dotyczące ćwiczeń i ich wpływu na lipidy są ograniczone.
-
LDL
Większość badań wskazuje na obniżenie poziomu cholesterolu całkowitego i cholesterolu LDL w przypadku utraty wagi wywołanej wysiłkiem fizycznym. Dane uzyskane przez Krausa i współpracowników (Kraus, 2002) wskazują, że ćwiczenia fizyczne powodują wzrost wielkości cząstek LDL i zmniejszenie ilości małych cząstek LDL. Zjawisko to zaobserwowano nawet bez zmiany całkowitego cholesterolu lub LDL i może częściowo wyjaśniać korzystny wpływ ćwiczeń na śmiertelność z powodu choroby niedokrwiennej serca.
-
HDL
Ćwiczenia fizyczne mogą podwyższyć poziom HDL o 3 – 22% i zwiększyć koncentrację dużych cząstek HDL. Poprawa jest najbardziej wyraźna u osób z wysokimi poziomami trójglicerydów w przeciwieństwie do pacjentów z normalnymi poziomami trójglicerydów i niskim HDL (Thompson, 2001).
-
Trójglicerydy
U osób z wysokimi poziomami trójglicerydów, nieposiadających genetycznych nieprawidłowości w ich metabolizmie, wysiłek fizyczny znacznie obniża ilość tych cząstek.
-
Wysokoczułe białko C-reaktywne (hs CRP)
Aktywność fizyczna jest odwrotnie proporcjonalna do poziomu hs CRP niezależnie od wagi, natomiast samo wysokoczułe białko C-reaktywne jest już bezpośrednio związane z wagą. W badaniach uczestników rehabilitacji kardiologicznej zaobserwowano zmniejszenie hs CRP, nawet jeśli uczestnicy przytyli! Pomimo tego, że dane dotyczące wysiłku fizycznego i hs CRP są sprzeczne, musimy pamiętać, że rehabilitacja kardiologiczna obejmuje oprócz ćwiczeń radzenie sobie ze stresem, zaprzestanie palenia tytoniu i porady dietetyczne (Milani, 2004).
Zalecanie ćwiczeń fizycznych (Recepta na Ćwiczenia)
Pacjenci powinni być jednoznacznie informowani, że każda forma ćwiczeń fizycznych jest korzystna. Niemniej jednak, aby zobaczyć znaczący korzystny efekt, należy podejmować co najmniej 30 minut umiarkowanej aktywności fizycznej. Trzydzieści minut aktywności fizycznej o umiarkowanej intensywności, definiowanej jako chód w szybkim tempie wynoszącym około 5 kilometrów na godzinę przez 5 dni w tygodniu, jest aktualnym zaleceniem zarówno American College of Sports Medicine, jak i American Heart Association (Haskell, 2007).
Jeśli pacjenci nie mogą chodzić w szybkim tempie, należy ich zachęcać do chodzenia w tempie od 3 do 4,5 kilometrów na godzinę, co zmniejsza ryzyko wystąpienia incydentów sercowo-naczyniowych o około 25% (Manson, 1999). Energiczna aktywność, zdefiniowana jest jako taka, która wymaga co najmniej 6 MET (jednostki ekwiwalentów metabolicznych) na godzinę, czego przykładami są bieganie, jazda na rowerze, pływanie, tenis i gimnastyka, przynosząc dodatkowe korzyści dla układu sercowo-naczyniowego.
Większość populacji Stanów Zjednoczonych nie podejmuje zalecanej aktywności fizycznej. Ponieważ badania epidemiologiczne dowiodły, że zalecana aktywność fizyczna może zapobiec występowaniu od 20% do 40% incydentów sercowo-naczyniowych, niezwykle ważne jest, abyśmy dawali naszym pacjentom „recepty” na ćwiczenia.
Każda Aktywność Fizyczna Jest Korzystna
Załóżmy sytuację, w której pacjent nie może wykonać konkretnych zalecanych ćwiczeń. Należy pamiętać, że KAŻDA aktywność fizyczna zmniejsza ryzyko występowania chorób układu krążenia w porównaniu do siedzącego trybu życia (Reddigan, 2011). Korzyści z ruchu są niezależne od liczby występujących czynników ryzyka, dlatego ważne jest, aby pacjenci z ograniczonymi możliwościami ruchu byli tego świadomi.
Cytując “kliniczną perłę wiedzy” sformułowaną przez Dr. Kominos: „Niezwykle ważne jest, abyśmy dali naszym pacjentom „receptę” na ćwiczenia”.
Inne Możliwości
-
T’ai Chi Chuan
Podczas małego badania z udziałem 53 pacjentów z dyslipidemią 28 pacjentów uczestniczyło w 12-miesięcznym treningu T’ai Chi Chuan, podczas gdy 25 utrzymywało swój zwykły tryb życia. Grupa trenujących wykazała poprawę zdolności do ćwiczeń, obniżenie ciśnienia krwi, redukcję poziomu trójglicerydów, cholesterolu całkowitego, LDL i CRP, podczas gdy grupa nietrenująca nie uzyskała żadnej poprawy wyników. Przeprowadzone badanie było niewielkie i nie jest do końca jasne czy zaobserwowana poprawa powstała w wyniku samej aktywności fizycznej, czy też miała związek z korzyściami płynącymi z tej medytacyjnego aspektu tej formy ćwiczeń (Lan, 2008).
W innym randomizowanym kontrolowanym badaniu, 12-tygodniowy program T’ai Chi Chuan wpłynął na obniżenie całkowitego cholesterolu o 15,2 mg/dl, HDL o 4,7 mg/dl oraz obniżył ciśnienie krwi i odczuwany niepokój (Tsai. 2003).
-
Medytacja i Joga
Przewlekły stres może wpływać na poziomy lipidów z powodu bezpośredniego wpływu hormonów współczulnych. Chociaż rola praktyk ciało-umysł nie została dobrze zbadana w tym przypadku, istnieją pewne doniesienia, że transcendentalna medytacja może poprawić poziom cholesterolu w surowicy, (Toper, 1979), jednakże badania te nie są dobrze kontrolowane ani metodologicznie rygorystyczne. Nie przeprowadzono do tej pory kontrolowanych badań nad wpływem jogi na profile lipidowe, jednak badanie ponad 240 ochotników wykazało, że całkowity cholesterol, ciśnienie krwi i waga znacznie spadły po wzięciu udziału w 6-7-dniowych warsztatach jogi i pranajamy (Gokal, 2007).
-
Akupunktura
Podczas małego badania przeprowadzonego na grupie otyłych kobiet porównano wpływ stosowania przez 20 dni elektroakupunktury z grupą kontrolną i grupą o ograniczonym przyjmowaniu kalorii. W grupie otrzymującej akupunkturę średnia masa ciała zmniejszyła się o 4,8% podczas gdy w grupie z restrykcjami kalorycznymi wartość ta zmieniła się o 2,2% w porównaniu do grupy kontrolnej w której nie doszło do zmian.
Zarówno w grupie stosującej akupunkturę, jak i w grupie utrzymującej dietę zaobserwowano spadek poziomu całkowitego cholesterolu, LDL i trójglicerydów w porównaniu z grupą kontrolną, jednakże różnice wyłącznie pomiędzy grupami z akupunkturą i z dietą nie były istotne statystycznie. Poziom HDL nie uległ zmianie w żadnej z grup (Cabioglu, 2005). Chociaż akupunktura może powodować zahamowanie apetytu poprzez zwiększenie poziomu serotoniny, bazując na dostępnych informacjach, metoda ta nie może być zalecana w leczeniu dyslipidemii.
Wnioski końcowe
Obniżenie wartości konkretnego parametru niekoniecznie musi przekładać się na obniżenie ryzyka wystąpienia danego zjawiska. Pamiętaj, że ryzyko rozwoju chorób układu krwionośnego jest uzależnione od wielu czynników, a rozwiązanie problemów związanych z dyslipidemią nie gwarantuje ochrony przed schorzeniami układu sercowo-naczyniowego. Wiele osób z niskim lub normalnym poziomem LDL ma choroby serca, a wiele osób z wysokim LDL nie cierpi na schorzenia układu krwionośnego.
Dane kontaktowe
55-010 Żerniki Wrocławskie
Godziny pracy
Masz pytanie?
Skorzystaj z szybkiej formy kontaktu!
Dane kontaktowe
55-010 Żerniki Wrocławskie